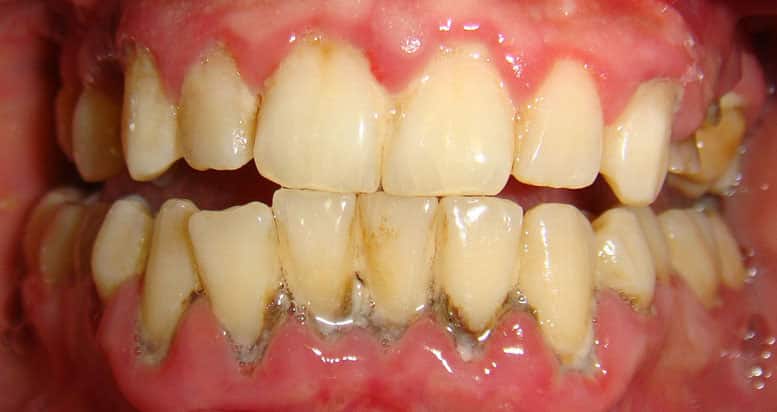
Пародонтит — воспалительное заболевание тканей, окружающих зубы, которое может привести к потере зубов. В статье рассмотрим, что такое пародонтит, его причины, симптомы и методы лечения. Также представлены фотографии заболевания, признаки его возникновения и стадии. Эта информация поможет распознать проблему и обратиться к специалисту, что важно для сохранения здоровья полости рта.
Симптомы пародонтита
В стоматологии воспаление десневой ткани известно как гингивит. Это состояние проявляется отёком и покраснением. Основной причиной воспаления десен являются патогенные микроорганизмы. Находясь в ротовой полости, они выделяют токсичные вещества, которые наносят вред тканям. В результате действия этих токсинов ослабевают связки, удерживающие зубы в деснах.
При пародонтите воспаление затрагивает более глубокие слои тканей. Связочный аппарат заменяется грануляционной тканью, которая воспалена и инфицирована. В результате образуются пародонтальные карманы, представляющие собой околозубные полости. В этих карманах скапливаются остатки пищи, которые начинают гнить, вызывая неприятный запах изо рта. С образованием гноя воспалительный процесс усиливается, карманы углубляются, а зубы начинают расшатываться. В этих карманах также формируются зубные камни, известные как поддёсневые. Инфекция может достигать надкостницы челюсти.
Таким образом, основные симптомы пародонтита включают отёчность и покраснение десен, кровоточивость, оголение корней зубов, их расшатывание и визуальное удлинение.
Пародонтит – это воспалительное заболевание, поражающее ткани, окружающие зубы. Врачи отмечают, что основными причинами его развития являются плохая гигиена полости рта, курение, генетическая предрасположенность и системные заболевания, такие как диабет. Симптомы пародонтита включают кровоточивость десен, неприятный запах изо рта, подвижность зубов и образование карманов между деснами и зубами. Важно отметить, что на ранних стадиях заболевание может протекать бессимптомно, что делает регулярные стоматологические осмотры особенно важными. Лечение пародонтита обычно включает профессиональную чистку зубов, устранение зубного камня и, в некоторых случаях, хирургическое вмешательство. Врачи подчеркивают, что ранняя диагностика и комплексный подход к лечению могут значительно улучшить прогноз и сохранить здоровье зубов.
https://youtube.com/watch?v=dzs8yqDTBbw
Стадии заболевания
В стоматологической практике выделяют три стадии пародонтита:
- Лёгкая стадия – характеризуется небольшой глубиной пародонтальных карманов (до 3 мм) и периодической кровоточивостью дёсен после чистки. На этом этапе отсутствуют боли и подвижность зубов.
- Средняя стадия – в этом случае карманы углубляются до 5 мм, шейка зуба частично оголяется, и возникает дискомфорт при контакте с горячими или холодными продуктами.
- Тяжёлая стадия – развивается через 4-5 лет после начала воспалительного процесса (при обычном течении болезни). При серьёзном поражении дёсен карманы углубляются более чем на 6 мм, часто наблюдается накопление остатков пищи и образование гноя. Гной может выделяться из-под зуба при нажатии на десну. Зубы становятся подвижными и оголёнными.
Также существуют различные формы течения заболевания. Если воспаление дёсен прогрессирует очень быстро, и за короткий срок образуются глубокие карманы глубиной 8-10 мм, это указывает на агрессивный пародонтит. Если заболевание затрагивает лишь несколько зубов, то речь идёт о локальном пародонтите.
Чаще всего средняя и тяжёлая стадии пародонтита являются хроническими заболеваниями. Они имеют периоды обострения, когда воспаление дёсен становится особенно выраженным, и гнойные абсцессы усиливаются. Острые симптомы сменяются ремиссиями, когда отёчность сохраняется, но гноя уже нет.
| Аспект | Описание | Варианты/Примеры |
|---|---|---|
| Что такое пародонтит? | Хроническое воспалительное заболевание тканей пародонта (окружающих зуб), приводящее к разрушению костной ткани и связок, удерживающих зуб. | Воспаление десен, разрушение альвеолярной кости, образование пародонтальных карманов. |
| Причины | Основные факторы, способствующие развитию заболевания. | Бактериальный налет и зубной камень: главная причина. Недостаточная гигиена полости рта: нерегулярная чистка зубов, неправильная техника. Курение: снижает иммунитет и кровоснабжение десен. Генетическая предрасположенность: повышенный риск. Системные заболевания: сахарный диабет, ВИЧ, сердечно-сосудистые заболевания. Гормональные изменения: беременность, пубертат, менопауза. Неправильный прикус: неравномерная нагрузка на зубы. Некачественные пломбы/коронки: травмирование десны. |
| Симптомы | Признаки, по которым можно распознать пародонтит. | Кровоточивость десен: при чистке зубов, еде. Отек и покраснение десен: воспаление. Боль и дискомфорт: при жевании, надавливании. Неприятный запах изо рта (галитоз): из-за бактерий. Подвижность зубов: на поздних стадиях. Оголение шеек зубов: рецессия десны. Образование пародонтальных карманов: углубления между зубом и десной. Изменение положения зубов: смещение, веерообразное расхождение. |
| Диагностика | Методы выявления заболевания. | Визуальный осмотр: оценка состояния десен. Зондирование пародонтальных карманов: измерение глубины. Рентгенография: оценка состояния костной ткани (прицельный снимок, ортопантомограмма). Пародонтальный индекс: оценка тяжести заболевания. |
| Лечение | Комплекс мероприятий, направленных на устранение воспаления и сохранение зубов. | Профессиональная гигиена полости рта: удаление зубного налета и камня (ультразвук, Air Flow). Кюретаж: удаление отложений из пародонтальных карманов (открытый, закрытый). Медикаментозная терапия: антибиотики, противовоспалительные препараты (местно, системно). Хирургическое лечение: лоскутные операции, направленная тканевая регенерация, гингивопластика. Ортопедическое лечение: шинирование подвижных зубов, коррекция прикуса. Поддерживающая терапия: регулярные осмотры и профессиональная гигиена. |
| Профилактика | Меры по предотвращению развития пародонтита. | Тщательная гигиена полости рта: чистка зубов 2 раза в день, использование зубной нити, ополаскивателей. Регулярные визиты к стоматологу: профилактические осмотры и профессиональная гигиена (1-2 раза в год). Отказ от курения: значительно снижает риск. Сбалансированное питание: для поддержания общего здоровья. Контроль системных заболеваний: особенно сахарного диабета. |
Причины пародонтита
Болезнетворные микроорганизмы постоянно находятся в полости рта, однако не всегда проявляют свою агрессивность. Их активизация происходит при увеличении числа патогенных бактерий или ослаблении иммунной системы. Слюна не может справиться с большим количеством микроорганизмов, которые оседают в труднодоступных местах, таких как промежутки между зубами и деснами. Это может привести к развитию гингивита и пародонтита. Эффективное лечение стоматологических воспалений возможно при своевременном обращении к стоматологу. Чем более запущено состояние ротовой полости, тем сложнее сохранить зубы и восстановить здоровье десен.
К воспалению пародонта могут способствовать:
- Стоматологические инфекции (кариес, зубной налёт и зубной камень).
- Внутренние воспалительные заболевания.
- Травмы десен или челюсти.
Одним из факторов, способствующих развитию пародонтоза, является кариес и зубной налёт. Зубной налёт образуется при недостаточной гигиене зубов и заболеваниях желудочно-кишечного тракта. Он представляет собой упорядоченную массу, содержащую кариозные бактерии. Со временем мягкий налёт может затвердеть и превратиться в зубной камень, на поверхности которого продолжают находиться патогенные микроорганизмы.
Другими факторами, способствующими возникновению гингивита и пародонтита, являются ослабленный иммунитет, нехватка питательных веществ и витаминов, а также хронические воспалительные процессы внутри организма. В таких условиях в полости рта наблюдается дефицит защитных веществ, что приводит к инфицированию десен и развитию пародонтита.
Инфицирование десен также может происходить в результате их травмирования, вызванного физическими повреждениями или неправильным прикусом.
Как лечить пародонтит: лекарства, хирургия или аппарат Вектор?
Лечение пародонтита в стоматологической практике осуществляется тремя основными методами:
- медикаментозная терапия;
- хирургическое вмешательство;
- аппаратные процедуры с использованием лазера, озона и ультразвука.
Наивысшую эффективность в борьбе с пародонтитом демонстрируют лазерные технологии и ультразвуковой аппарат Вектор. Эти методы способны оказывать положительное воздействие даже на запущенные формы заболевания. Наименьшую результативность показывают наружные средства, которые применяются для аппликаций и полоскания. Давайте подробнее рассмотрим особенности различных методов лечения – инъекций, полосканий, медикаментов, хирургического вмешательства, а также применения ультразвука и лазера.
Лекарственное лечение пародонтита и используемые препараты
Лекарственное лечение инфекционных заболеваний включает в себя использование антибиотиков и иммуностимуляторов. Антибиотики борются с бактериями, а иммуностимуляторы активизируют защитные силы организма. Назначение этих препаратов должен осуществлять только врач. Антибиотики при пародонтите применяются по рекомендации специалиста и могут быть приняты внутрь (при значительном поражении десен) или введены наружно в виде инъекций в десну и аппликаций.
Иммунокорректоры способствуют повышению иммунитета, усиливают защитные функции организма, активируют защитные компоненты слизистой оболочки рта и улучшают фагоцитарную активность. Эти препараты увеличивают уровень лизоцима в слюне, который является бактерицидным ферментом и способствует выработке антител. Примером такого средства является Иммудон.
Местное лечение пародонтита осуществляется с помощью аппликаций, инъекций и введения лекарств в карманы зубов, пораженных пародонтитом.
Полоскания могут принести небольшое облегчение. Для этой цели используются растительные средства: отвары бактерицидных трав, таких как ромашка, календула и хвоя, раствор спиртового прополиса (1 чайная ложка настойки на 50 мл воды), раствор марганцовки и раствор перекиси водорода (10 капель на 50 мл воды).
Также доступны аптечные ополаскиватели с антибиотиками, например, Триклозан. Их применение ограничено семью днями, чтобы избежать нарушения микрофлоры ротовой полости и предотвращения развития кандидоза. Полоскания не способны полностью вылечить пародонтоз, так как источник инфекции находится в карманах, и устранить его снаружи зачастую невозможно.
Хирургическое лечение и ультразвуковой скейлер
Как осуществляется хирургическое лечение пародонтита? Неужели необходимо зашивать карманы вокруг зуба? На самом деле, это не совсем так. Пародонтальные карманы могут самостоятельно заживать, если устранить источник инфекции и ввести регенерирующие вещества. Для этого используется стоматологическая процедура, известная как кюретаж. Во время этой операции специалист расширяет существующие околозубные карманы, чтобы тщательно очистить их от накопившихся отложений. В процессе вмешательства удаляются зубной налёт, камень и изменённые ткани пародонта, такие как грануляции и размягчённый цемент.
Кюретаж может быть закрытым (без разреза десны, для карманов глубиной до 5 мм) и открытым (с разрезом, для глубоких карманов, превышающих 6 мм). При наличии глубокого пародонтита проводится лоскутная операция, при которой десна надрезается в двух параллельных местах, и образовавшийся лоскут ткани отодвигается для очистки карманов. Это вмешательство является хирургическим и выполняется под местной анестезией. Оно позволяет очищать пародонтитные полости глубиной до 5 мм.
Аналогично осуществляется очистка зубов и дёсен с помощью ультразвука. Однако существенным недостатком как хирургического кюретажа, так и использования ультразвукового скейлера является возможность повреждения глубоких слоёв десны и корней зуба. Здоровые и поражённые ткани находятся рядом друг с другом. Даже для ультразвукового аппарата характерно хаотичное воздействие. Поэтому удаление больного участка может привести к травмированию соседних здоровых тканей.
Аппаратные методы лечения
К аппаратным методам лечения относятся ультразвуковая терапия, лазерное воздействие и озонотерапия. Существует два вида ультразвуковых устройств: скейлинг и аппарат Вектор. Скейлинг отличается более интенсивным воздействием, что может привести к повреждению окружающих тканей. В отличие от него, Вектор применяет направленный ультразвук, что позволяет избежать затрагивания здоровых участков. Лазерная терапия, в свою очередь, обеспечивает полное обеззараживание.
Озонотерапия обычно используется в сочетании с ультразвуком или лазером, усиливая их эффект. Этот метод основан на способности озона эффективно подавлять воспалительные процессы и дезинфицировать обрабатываемую область.
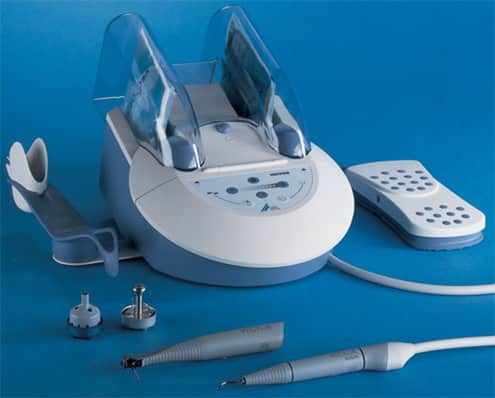
Лечение аппаратом Вектор
Лечение осуществляется с использованием направленных продольных ультразвуковых колебаний, что позволяет избежать повреждения здоровых тканей. Упорядоченность этих колебаний также способствует более глубокому воздействию на пародонтитные карманы.
С помощью аппарата Вектор возможно очищение даже глубоких полостей, достигающих 11 мм. Устройство эффективно удаляет зубные отложения, бляшки, поддёсневые камни и микробные пленки, а также блокирует патогенные бактерии и вымывает эндотоксины, которые являются продуктами их жизнедеятельности. Процесс очистки аппаратом Вектор осуществляется с помощью вибрирующих частиц размером до 10 нм. Основным материалом этих частиц является гидроксиапатит, который способствует быстрому заживлению десен после процедуры. Для обработки сложных анатомических форм, таких как глубокие изогнутые корни или места установки имплантатов, применяются гибкие композитные инструменты. Если в процессе лечения обнаруживаются поврежденные участки корня, которые необходимо удалить, в полость помещается коллагеновая мембрана для регенерации тканей. Время, необходимое для процедуры с аппаратом Вектор, составляет от 30 минут до 2 часов. В отличие от лазерной терапии, лечение ультразвуковым аппаратом Вектор проводится за один сеанс.
Метод лечения парадонтита с использованием аппарата Вектор считается нехирургическим. После процедуры ткани десен не отекают, в отличие от кюрретажа. Воздействие направленного ультразвука позволяет точно отделить патологические образования от здоровых тканей, удалить поддёсневые камни и отшлифовать зубные поверхности.
Такое очищение обладает множеством преимуществ.
- Снижение болезненности и травматичности десен во время процедуры, что позволяет избежать отека после лечения (в отличие от хирургического кюрретажа).
- Полное устранение источника инфекции.
- Тщательное шлифование зубных поверхностей, что в дальнейшем предотвращает образование новых отложений.
https://youtube.com/watch?v=cEYtBGb94ms
Аппаратное лечение лазером
Лазерное лечение – это второй эффективный метод борьбы с пародонтитом.
Лазерное воздействие обладает высокой бактерицидной активностью. В процессе лазерной терапии уничтожаются все патогенные микроорганизмы. Отсутствие бактерий создает оптимальные условия для быстрого заживления.
Как правило, лазерное лечение проходит безболезненно, так как луч не затрагивает твердые ткани зуба. После лазерной обработки карман очищается с помощью антисептического раствора. Затем проводится шлифовка, которая делает поверхность зуба гладкой и менее подверженной образованию зубного налета. Микроорганизмам становится сложно удерживаться на гладкой шлифованной коронке.
Лазерная терапия обладает рядом преимуществ:
- безкровность;
- отсутствие боли;
- короткая продолжительность процедуры;
- подходит для любых глубин поражения тканей;
- быстрое восстановление после вмешательства;
- эффективное удаление всех инфицированных участков.
Диодный лазер способен уничтожить патогенную микрофлору всего за 1-2 минуты. Однако для достижения стойкого результата может потребоваться проведение нескольких сеансов (до 10).
В результате лазерного лечения стоматологические ткани становятся стерильными, что запускает процесс регенерации костной и соединительной ткани. Обычно новая ткань заполняет пародонтитный карман после 4-5 сеансов.
Современные достижения в области стоматологии позволяют достичь качественных результатов лечения с минимальным уровнем боли и травматичности.
https://youtube.com/watch?v=U5u5bv8MVq0
Профилактика пародонтита
Профилактика пародонтита играет ключевую роль в поддержании здоровья десен и зубов. Поскольку это заболевание может привести к серьезным последствиям, таким как потеря зубов, важно принимать меры для его предотвращения. Основные аспекты профилактики включают в себя:
1. Регулярная гигиена полости рта
Ежедневная гигиена полости рта является основой профилактики пародонтита. Рекомендуется чистить зубы дважды в день с использованием фторсодержащей зубной пасты. Не менее важно использовать зубную нить или межзубные щетки для удаления остатков пищи и налета из труднодоступных мест между зубами.
2. Профессиональная чистка зубов
Регулярные визиты к стоматологу для профессиональной чистки зубов помогают удалить зубной камень и налет, которые невозможно удалить в домашних условиях. Стоматолог также может выявить ранние признаки пародонтита и предложить соответствующее лечение.
3. Правильное питание
Сбалансированное питание, богатое витаминами и минералами, способствует укреплению десен и зубов. Включение в рацион продуктов, содержащих витамин C (например, цитрусовые, ягоды, овощи), помогает поддерживать здоровье десен. Избегание избыточного потребления сахара также снижает риск развития кариеса и пародонтита.
4. Отказ от вредных привычек
Курение и чрезмерное употребление алкоголя негативно влияют на здоровье десен. Никотин снижает кровообращение в деснах, что затрудняет их восстановление и увеличивает риск воспалительных процессов. Отказ от этих привычек значительно улучшает состояние полости рта.
5. Контроль хронических заболеваний
Некоторые хронические заболевания, такие как диабет, могут способствовать развитию пародонтита. Важно контролировать уровень сахара в крови и следовать рекомендациям врача для снижения риска осложнений.
6. Обучение и осведомленность
Обучение пациентов о важности ухода за полостью рта и признаках пародонтита может помочь в раннем выявлении проблемы. Знание симптомов, таких как кровоточивость десен, неприятный запах изо рта и подвижность зубов, позволяет своевременно обратиться к стоматологу.
Соблюдение этих рекомендаций поможет значительно снизить риск развития пародонтита и сохранить здоровье зубов и десен на долгие годы.
Влияние пародонтита на общее здоровье
Пародонтит — это воспалительное заболевание тканей, окружающих зубы, которое может иметь серьезные последствия не только для полости рта, но и для всего организма. Исследования показывают, что пародонтит может оказывать значительное влияние на общее здоровье человека, увеличивая риск развития различных системных заболеваний.
Одним из наиболее изученных аспектов влияния пародонтита на общее здоровье является связь между этим заболеванием и сердечно-сосудистыми заболеваниями. Хроническое воспаление, вызванное пародонтитом, может способствовать развитию атеросклероза, что, в свою очередь, увеличивает риск сердечного приступа и инсульта. Бактерии, находящиеся в воспаленных деснах, могут попадать в кровоток и вызывать воспалительные процессы в сосудах, что негативно сказывается на их состоянии.
Кроме того, пародонтит может быть связан с диабетом. Исследования показывают, что люди с диабетом имеют более высокий риск развития пародонтита, а наличие пародонтита может ухудшать контроль уровня сахара в крови. Воспаление, вызванное пародонтитом, может влиять на инсулиновую резистентность, что затрудняет управление диабетом.
Также существует связь между пародонтитом и респираторными заболеваниями. Бактерии из полости рта могут попадать в легкие, вызывая или усугубляя такие заболевания, как пневмония и хроническая обструктивная болезнь легких (ХОБЛ). Это особенно актуально для людей с ослабленной иммунной системой или хроническими заболеваниями легких.
Не менее важным является влияние пародонтита на беременность. Женщины с пародонтитом могут столкнуться с повышенным риском преждевременных родов и низкого веса при рождении. Воспалительные процессы в организме могут негативно сказываться на развитии плода и общем ходе беременности.
Таким образом, пародонтит — это не только локальная проблема, но и серьезный фактор риска для множества системных заболеваний. Поэтому важно не только следить за состоянием полости рта, но и регулярно проходить стоматологические осмотры, чтобы предотвратить развитие пародонтита и его возможные последствия для здоровья в целом.
Рекомендации по уходу за полостью рта при пародонтите
Уход за полостью рта при пародонтите требует особого внимания и регулярности, так как это заболевание связано с воспалением тканей, окружающих зубы, и может привести к их потере. Правильный уход поможет замедлить прогрессирование болезни и улучшить общее состояние десен.
1. Регулярная гигиена полости рта
Основой ухода за полостью рта является регулярная и тщательная гигиена. Рекомендуется чистить зубы не менее двух раз в день с использованием зубной пасты, содержащей фтор. Чистка должна длиться не менее двух минут, уделяя особое внимание линии десен и межзубным пространствам. Использование зубной нити или межзубных щеток поможет удалить налет и остатки пищи из труднодоступных мест.
2. Использование антисептических средств
Антисептические ополаскиватели для рта могут помочь снизить уровень бактерий в полости рта и уменьшить воспаление десен. Выбор ополаскивателя должен быть согласован с стоматологом, так как некоторые средства могут содержать спирт или другие компоненты, которые могут раздражать десны.
3. Регулярные визиты к стоматологу
Посещение стоматолога не реже одного раза в полгода для профессиональной чистки зубов и осмотра состояния десен является важным аспектом профилактики пародонтита. Специалист сможет выявить проблемы на ранних стадиях и предложить соответствующее лечение.
4. Правильное питание
Сбалансированное питание играет важную роль в поддержании здоровья десен. Употребление продуктов, богатых витаминами C и D, кальцием и антиоксидантами, способствует укреплению десен и улучшению общего состояния полости рта. Следует избегать избыточного потребления сахара и кислых продуктов, которые могут способствовать развитию кариеса и воспалительных процессов.
5. Отказ от вредных привычек
Курение и чрезмерное употребление алкоголя негативно сказываются на здоровье десен и могут усугубить течение пародонтита. Отказ от этих привычек поможет улучшить состояние полости рта и снизить риск осложнений.
6. Контроль за хроническими заболеваниями
Хронические заболевания, такие как диабет, могут влиять на здоровье десен. Важно контролировать уровень сахара в крови и следовать рекомендациям врача для минимизации риска развития пародонтита.
Следуя этим рекомендациям, можно значительно улучшить состояние десен и замедлить прогрессирование пародонтита. Однако важно помнить, что лечение и профилактика должны проводиться под контролем квалифицированного стоматолога.